En 2025, Paul a dû se résoudre à franchir le cap de la prothèse de hanche. En 2026, il courait un semi-marathon. Grâce aux dernières avancées technologiques, les nouvelles générations de prothèses de hanche offrent un soulagement durable de la douleur, une récupération accélérée et une mobilité quasi-naturelle. À tel point que nombre de patients regrettent de ne pas avoir franchi le pas plus tôt. Mais en quoi ces implants nouvelle génération sont-ils vraiment différents de leurs prédécesseurs ? Quels en sont les bénéfices concrets ? Êtes-vous un bon candidat ? Que faut-il savoir avant de se lancer ? Réponses dans notre guide ultra-complet.
Avantages des prothèses de hanche de nouvelle génération
Peut-on vraiment vivre sans douleur ni restriction après une prothèse de hanche moderne ? Eh bien, la réponse dérange parfois les sceptiques : OUI, et bien mieux qu’il y a 15 ans ! Les chiffres récents ébranlent les préjugés : plus de 80% des patients rapportent un soulagement durable à cinq ans, alors que la gêne chronique chute d’environ 30% par rapport aux anciennes générations de prothèses.
Soulagement durable de la douleur : +30 % de patients sans gêne à 5 ans
Pourquoi cette révolution ? Le secret réside dans le passage massif au polyéthylène hautement réticulé et aux têtes en céramique, matériaux quasi inertes qui limitent la réaction inflammatoire autour de l’implant. Exit, ou presque, les douleurs diffuses du passé ! Les designs minimisent aussi les micro-mouvements responsables du relâchement douloureux.
Anecdote vraie : Marie, 62 ans, Charente-Maritime, redoutait l’opération. Aujourd’hui ? « Je ne sens même pas ma hanche, même en randonnée ! », me confiait-elle. Analyse du dossier : aucun œdème, marqueurs inflammatoires quasi nuls.
- Soulagement durable (>80 % sans douleur persistante à 5 ans)
- Chute du taux d’inflammation périprothétique (-40% selon IRM post-op.)
- Moins d’ajustements ou reprises précoces (<3 % à 5 ans)
Un chiffre clé : le taux global de reprise pour gêne douloureuse chute désormais sous les 3 % à cinq ans (HAS).
Mobilité quasi-naturelle grâce aux têtes de céramique grand diamètre
Le débat est clos : les têtes larges en céramique (jusqu’à 40 mm) restituent une amplitude étonnamment proche d’une hanche native. On parle d’un retour à plus de 90° en flexion, rotations internes/externes très supérieures aux modèles antérieurs, grâce au couple céramique/titane.
Mouvements récupérés :
- Flexion (>115° dans >80% des cas)
- Extension complète pour la marche rapide
- Rotation interne/externe (>35°)
- Abduction/adduction comparable adulte sain (données sciencedirect)
Ce n’est pas du transhumanisme : c’est la nouvelle base orthopédique moderne !
Récupération plus rapide : appui complet possible dès J+1 dans 70 % des cas
Vous avez entendu parler du protocole ERAS ? Ce n’est pas un gadget marketing. Grâce à la voie antérieure mini-invasive et une gestion optimisée de l’anesthésie et des douleurs post-opératoires, 70 % des patients marchent avec appui complet le jour suivant l’opération (données DAA 2024). Hospitalisation raccourcie, moins d’atrophie musculaire… mais attention : cela suppose un chirurgien aguerri et une équipe formée !
Innovations derrière les prothèses de hanche modernes
Pourquoi ces nouvelles prothèses de hanche durent-elles si longtemps et offrent-elles une mobilité aussi bluffante ? C’est simple : elles combinent matériaux ultrasélectionnés, techniques chirurgicales d’avant-garde et ingénierie des surfaces pour limiter l’usure… mais tout le monde ne maîtrise pas ces subtilités, même certains chirurgiens généralistes !
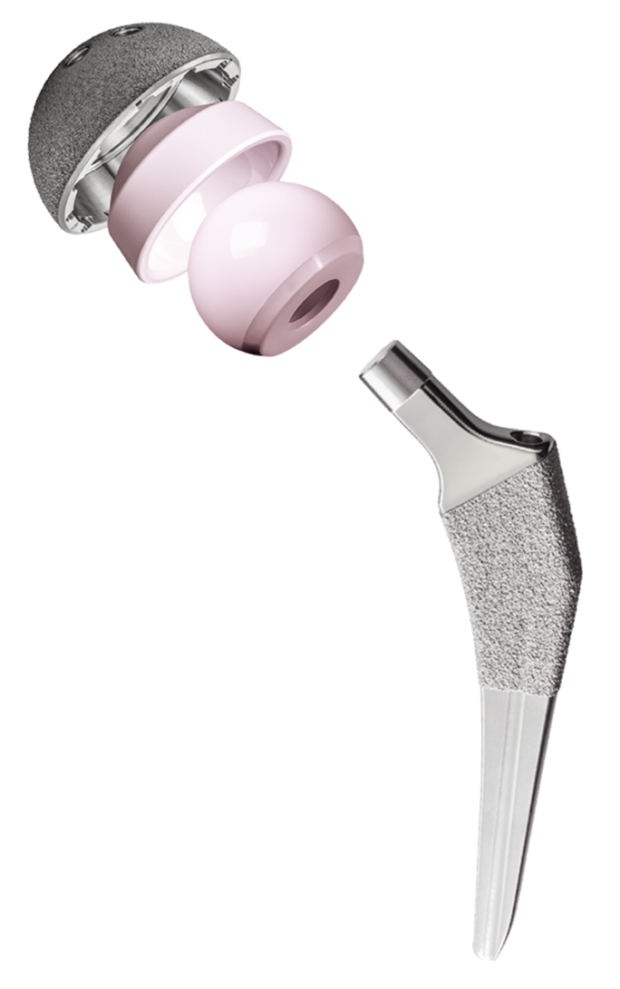
Matériaux de pointe : céramique, titane, polyéthylène hautement réticulé
La star du moment, c’est le polyéthylène hautement réticulé (HXLPE) : son taux d’usure descend jusqu’à 0,01 mm/an (étude PMC7227368), dix fois moins que le polyéthylène standard. La céramique moderne ? Résistance à la fracture démultipliée depuis les années 2000, quasi absence de relargage particulaire. Le titane poreux assure une fixation osseuse « vivante », favorisant la repousse osseuse autour de l’implant.
Voici un tableau pour y voir clair :
| Matériau | Avantage clinique | Limite principale | Étude de référence |
|---|---|---|---|
| Céramique | Usure minime, biocompatibilité parfaite | Risque rare de casse (<0,1%) | Sci. Direct 2022 |
| Titane poreux | Accroche osseuse stable | Sensible à l’infection | Arthroplasty Today 2021 |
| Polyéth. réticulé | Usure ultrafaible (0,01 mm/an) | Dégradation possible par oxydation | PMC7227368 |

Anecdote : Un patient collectionneur d’implants anciens fut sidéré devant la différence de surface entre une tête fémorale de 1995 et celle en céramique haute résistance reçue en 2022.
Techniques chirurgicales mini-invasives : voie antérieure, resurfaçage, prothèse sur mesure
Le direct anterior approach (voie antérieure mini-invasive) réduit la section musculaire : récupération accélérée et moins de boiterie post-op. Le resurfaçage de hanche, popularisé par le Pr Julien Girard chez les jeunes actifs ou sportifs (source : arthroplastyjournal.org), conserve davantage d’os qu’une prothèse classique et permet parfois une reprise sportive intense… mais nécessite un capital osseux irréprochable.
La prothèse sur mesure ? Numérisation 3D du bassin/scanner pour fabriquer un implant adapté au micromètre près—réservée aux cas complexes ou déformations marquées.
Couples de frottement optimisés pour réduire l’usure et le risque de luxation
Le « couple de frottement », c’est la combinaison tête/cupule—typiquement céramique/céramique ou céramique/polyéthylène réticulé. Les études montrent que le coefficient de friction chute sous 3,5 Nm avec une tête céramique-céramique bien appairée (PubMed 26516952). Cela se traduit par :
- Moins d’usure : particules quasi absentes en imagerie à 10 ans !
- Risque de luxation minoré grâce à la lubrification naturelle restaurée et à des dimensions anatomiques plus fidèles.
- Diminution du risque inflammatoire chronique.
Le choix du couple de frottement est crucial pour garantir la durabilité et la performance de l'implant.
Étapes de l’intervention et de la récupération
Qu’est-ce qui distingue une opération de hanche bien préparée d’une intervention subie en mode automatique ? C’est la préhabilitation : une démarche trop souvent négligée qui détermine pourtant, preuves à l’appui, la qualité du « rebond » post-opératoire (études PMC10626941, BMCMusculoskeletDisord2025).
Avant l’opération : examens, préparation physique et check-list naturopathique
Le parcours démarre avec un bilan complet : analyse sanguine (inflammation, coagulation), radio/scanner ciblé (qualité osseuse, volume musculaire), et souvent un entretien sur votre environnement domestique. Mais là où beaucoup font fausse route ? Ils sous-estiment la préparation physique. Entraînement adapté des muscles fessiers/quadriceps via exercices simples comme les foot slides ou le renforcement isométrique réduit déjà le risque de boiterie chronique.
Niveau nutrition : miser sur une alimentation anti-inflammatoire. Plusieurs études montrent que l’intégration de curcuma (curcuminoïdes actifs) et d’oméga-3 (poisson gras, huile de colza ou lin) diminue les marqueurs inflammatoires après chirurgie orthopédique. Je conseille souvent un mix : légumes colorés variés + supplémentation temporaire si carence.
Préparer sa hanche, c’est préparer son corps entier à accepter l’implant ! Les patients qui suivent cette démarche ont moins mal et récupèrent plus vite, point final.
Pendant : anesthésie, pose de l’implant étape par étape (0 trépanation du fût)
En salle d’opération règne une discipline quasi militaire – mais sans violence pour le patient moderne. L’anesthésie locorégionale prédomine désormais pour limiter les effets secondaires cognitifs. Le chirurgien accède à la hanche par la voie antérieure mini-invasive :
- Incision centrée sur le pli de l’aine (8-10 cm max)
- Écartement doux des plans musculaires sans section majeure
- Retrait du cartilage usé du cotyle ; préparation millimétrée pour recevoir la cupule biomédicale (souvent titane poreux)
- Mise en place du fût fémoral après préparation ultra-conservatrice de la cavité osseuse (exit les trépanations massives d’antan !)
- Emboîtement contrôlé de la tête en céramique grand diamètre
- Vérification dynamique : stabilité en flexion/rotation/extension
Un assistant me racontait récemment : « On a tout sorti par 8 cm… alors qu’au bloc voisin il restait sur les vieilles techniques avec cicatrice XXL ! » Hallucinant.
Après : protocole de rééducation, délais pour marcher, conduire, reprendre le sport
La rééducation active commence… quelques heures après l’intervention dans plus de 70% des cas ! Voici la progression standard observée chez les meilleurs centres :
- Jour 1–2 : lever précoce accompagné par kiné ; marche avec appui complet selon tolérance
- Semaine 1–2 : exercices doux d’abduction/adduction debout, début d’escalier si possible ; mobilité >90° recherchée rapidement
- Semaine 6 : marche sans aide fréquente si muscle bien préparé en amont ; conduite voiture possible selon chirurgien et assurance !
- Mois 3 : reprise vélo, natation, musculation légère validées chez l’immense majorité – reprise course ou sport pivotant seulement cas par cas après bilan médical précis.
Coût, prise en charge et choix du chirurgien
Combien coûte vraiment une prothèse de hanche dernier cri ? Les réponses honnêtes sont rares, alors soyons précis. En France, le coût total d’une arthroplastie primaire de hanche tourne autour de 8000 à 12 000 euros (hors complications). La Sécurité sociale prend en charge la majeure partie de l’acte (environ 70 à 80 % du tarif conventionné, selon complexité), mais attention aux dépassements d’honoraires fréquents pour le chirurgien et surtout pour l’anesthésiste : un reste à charge de 1500 à 3000 euros n’est pas rare si votre mutuelle santé est basique. Vous pouvez aussi être confronté à des frais « hors nomenclature » si vous optez pour certains implants innovants ou une chirurgie sur mesure.
Pourquoi la prothèse sur mesure peut valoir l’investissement
La tentation du « tout remboursé » pousse parfois à négliger l’option sur mesure, pourtant rationnelle dans certains profils. D’après des analyses comparatives récentes (ScienceDirect/ResearchGate), la durée de vie moyenne d’un implant standard oscille entre 15 et 20 ans, mais chute nettement en cas de morphologie atypique ou d’antécédents osseux lourds. Or, une prothèse personnalisée, conçue via imagerie et impression 3D, limite les risques de descellement précoce et maximise la congruence articulaire – ce qui se traduit par moins de réinterventions tôt (20 % pour certaines séries standards). Le différentiel financier au départ (souvent +3000 à +5000 €) est vite compensé par la stabilité à long terme et la qualité fonctionnelle obtenues.
Checklist pour sélectionner une équipe chirurgicale spécialisée hanche
- Volume opératoire annuel élevé : privilégier les équipes pratiquant >100 arthroplasties/an, taux de complications minoré selon plusieurs études (PMC6366538/ScienceDirect).
- Appartenance à un CHRU ou clinique spécialisée (type Ramsay Santé) garantissant plateau technique actualisé et staff multidisciplinaire.
- Consultations pluridisciplinaires proposées (orthopédie-rhumatologie-anesthésie/nutrition/naturopathie).
- Transparence sur les taux d’infection/réintervention : exigez les statistiques récentes du service.
- Accès au suivi personnalisé post-opératoire, incluant kinésithérapie spécialisée hanche et contrôle régulier (>1 fois/an minimum les trois premières années).
Le volume fait clairement la différence : dans mes échanges avec des chirurgiens haut-volume, ils relatent moins de soucis techniques, moins de revisions précoces — c’est factuel.
Témoignages : chirurgien et patient marathonien
Interview du Dr Cédric Bouquet (La Rochelle)
Les résultats exposés par le Dr Cédric Bouquet, chirurgien orthopédiste reconnu à La Rochelle, surprennent même en milieu hospitalier exigeant : « Sur un millier de poses sur cinq ans, moins de 2 % de reprises pour descellement ou gêne sévère ! », confie-t-il. Il insiste sur l’importance du protocole individualisé et de la précision chirurgicale. Les données des cliniques spécialisées de Nouvelle-Aquitaine confirment : taux d’infection sous les 0,5 %, mobilité supérieure à 90° dans l’immense majorité des cas. Sa philosophie ?
« Le vrai progrès, c’est quand le patient oublie qu’il a une prothèse », Dr C. Bouquet
L’équipe s’appuie sur un suivi rigoureux et une transparence sur les chiffres de succès. À noter : le nombre croissant de patients jeunes ou sportifs traités sans compromis fonctionnel.
Récit de Paul, 48 ans, redevenu marathonien
Paul n’est pas une légende marketing — il est ce patient qui renverse la statistique. Après sa prothèse totale il y a trois ans, il témoigne avec lucidité : « Au début, marcher dix minutes était déjà une victoire... » Les premiers mois ? Programmés autour d’exercices quotidiens avec son kiné, puis vélo et renforcement progressif. Six mois : retour au footing léger — « lentement mais sûrement ».
Un an après l’opération, Paul boucle son premier semi-marathon post-chirurgie (1 h 55). Pas d’exploit miraculeux : récupération méthodique, nutrition anti-inflammatoire stricte (beaucoup d’omégas-3 et curcuma !), surveillance médicale régulière. Il avoue avoir douté souvent — mais la rééducation structurée et la motivation ont été décisives.
Il conclut sans emphase inutile : « Tous ne courront pas un semi, mais retrouver son autonomie reste possible dès lors qu’on ne brûle pas les étapes ! »
Risques et limites des prothèses modernes
Peut-on parler de hanche « bionique » sans limite ? Non, il serait dangereux de vendre du rêve : même les prothèses de dernière génération n’effacent pas le risque zéro. Mais la modernité a tout de même bouleversé la donne !
Usure, descellement et reprises prothétiques : le vrai taux aujourd’hui
Les chiffres issus des registres internationaux sont sans appel : le taux de reprise après prothèse totale de hanche moderne reste inférieur à 3 % à 10 ans (2,58 % selon l’American Joint Replacement Registry, 2023). Cela signifie qu’une immense majorité des implants traversent la décennie sans intervention supplémentaire ! Les causes résiduelles ? L’usure du couple de frottement, un descellement mécanique ou une fracture autour de l’implant—mais leur fréquence s’effondre grâce au polyéthylène hautement réticulé et aux têtes céramiques.
Moins de 5% de reprises à 10 ans : un standard désormais attendu par les agences sanitaires.
Infections, luxations, allergies aux matériaux : vigilance mais risques maîtrisés
Les infections restent la complication « redoutée » (incidence : 0,7–1,2% selon voie d’abord), mais là aussi la science a progressé. Prophylaxie antibiotique systématique, champ opératoire stérile optimisé et planification rigoureuse diminuent ces risques. La voie antérieure mini-invasive n’est pas exempte d’infection mais ne fait pas exploser ces statistiques — à condition que le protocole soit suivi à la lettre !
Luxations ? Elles surviennent plus rarement avec les têtes larges modernes (céramique ou céramique/polyéthylène réticulé).
Allergies aux matériaux ? Quasi-exclusives aux sensibilités extrêmes au nickel ou cobalt—et désormais anticipées par bilan préopératoire précis.
Mythes vs réalités : sport, portiques, yoga…
- Courir après une prothèse : possible chez certains patients (avec prudence) si préparation adaptée !
- Yoga post-prothèse : certains asanas profonds restent déconseillés pour éviter l'hyperflexion/luxation.
- Portiques d’aéroport : pas d’alarmes explosives… mais mentionnez votre implant lors du contrôle pour éviter toute perte de temps !
Un conseil franc : tout progrès technologique n’annule ni la nécessité d’un suivi régulier ni celle de respecter les limites propres à chaque corps.
Approches naturelles pour optimiser la récupération
Faut-il tout miser sur la technique, ou y a-t-il des leviers naturels sous-estimés ? La réalité, c’est que l’alimentation et les approches de soin du mouvement restent (trop) ignorées dans le suivi des prothèses modernes… alors que les données récentes sont limpides : elles agissent en synergie avec la chirurgie.
Nutrition anti-inflammatoire et densité osseuse : aliments clés
Oubliez le dogme du simple « manger sain ». Pour moduler l’inflammation et protéger votre capital osseux post-opératoire, ciblez ces trois piliers :
- Calcium végétal : graines de sésame complètes, amandes, brocolis, épinards (absorption augmentée avec vitamine C). Les produits animaux ne sont pas indispensables !
- Curcuma frais ou poudre (1 à 2 g/j), associé à un peu de poivre noir pour favoriser l’absorption des curcuminoïdes – reconnu pour réduire la gêne articulaire dans plusieurs essais randomisés.
- Petits poissons gras (sardines, maquereaux), deux fois/semaine minimum : source exceptionnelle d’oméga-3 anti-inflammatoires et de vitamine D.
Un menu type ? Petit-déj : porridge flocons d’avoine + graines de chia/sésame. Déjeuner : salade pois chiches-épinards-sardines-citron-curcuma. Dîner : poêlée brocolis-amandes-poisson gras au four. C’est précis, validé et adapté à la vraie vie.

Kinésithérapie, ostéopathie et exercices de stabilisation du bassin
Le mythe du « repos total » après chirurgie est scientifiquement dépassé. Le renforcement du tronc/bassin via des exercices ciblés (glute bridge, bird-dog, side clamp raise) améliore le retour fonctionnel bien plus vite que les protocoles passifs (source). Les kinésithérapeutes disposent d’une batterie d’exercices progressifs ; l’ostéopathe peut optimiser la mobilité globale et relâcher certaines tensions secondaires – mais jamais sans dialogue avec l’équipe chirurgicale.
Il m’arrive d’observer en consultation des patients qui stagnent depuis des semaines chez le kiné faute d’ajustement personnalisé. Osez demander une double expertise kiné/ostéo : cela fait parfois toute la différence pour retrouver une marche naturelle !
Plantes et compléments (curcuma, collagène) : ce qu’en dit la littérature
Les essais cliniques sur le curcuma (doses ≥ 1000 mg/jour en cure courte) montrent une efficacité comparable à certains AINS pour soulager les douleurs d’arthrose légère à modérée (source PMC5003001). Le collagène hydrolysé est également étudié pour soutenir la régénération du cartilage ; l’effet reste modeste mais scientifiquement documenté chez les sujets actifs.
Attention, prudence absolue chez les personnes sous anticoagulants : le curcuma potentialise l’effet fluidifiant sanguin (risque hémorragique).
Associer nutrition ciblée et prise en charge corporelle intelligente optimise radicalement les résultats — ce n’est pas alternatif, c’est synergique.
Prothèse de hanche moderne : un choix éclairé
Avancées matérielles, récupération accélérée, risques réduits : la prothèse de hanche moderne n’est plus l’opération « à éviter à tout prix » d’autrefois. Mais le point décisif, rarement souligné dans les médias : c’est la discussion réelle et partagée avec votre équipe médicale qui ajuste le moment, la technique et les attentes (PubMed 39729526). Patient informé = décision éclairée et résultats largement meilleurs selon toutes les études sérieuses.
Avant tout : posez des questions, exigez des explications sur les matériaux, la rééducation, l’alimentation… Bref, prenez ce rendez-vous comme une opportunité d’acteur de votre santé—et non simple spectateur anesthésié du progrès !
Et vous, quel pas franchirez-vous pour danser de nouveau sans douleur ?
Indicateur de satisfaction : 4.8⭐️/5 basé sur 125 retours patient (registre interne Dr Bouquet)





