Une croyance très répandue affirme que les testicules se "rechargent" en 24 heures. Cependant, cette idée est erronée et peut nuire à votre santé ainsi qu'à votre fertilité.
- Le système reproducteur masculin est bien plus complexe qu'un simple réservoir d'essence.
- La production de spermatozoïdes prend en moyenne 64 jours.
- La durée de vie des spermatozoïdes n’est pas leur temps de production.
On t’explique :
- Combien de temps il faut pour "recharger" tes testicules
- Comment ton corps produit et renouvelle le sperme
- Les facteurs qui influencent la vitesse de "recharge"
- Pourquoi la "réserve" de sperme est un mythe
- Comment optimiser ta production de sperme.
Préparez-vous à découvrir un article complet, précis et documenté sur le sujet.
PS. Merci à notre expert Thierry Philip pour sa relecture bienveillante.
Combien de temps faut-il pour renouveler les spermatozoïdes ?
La vérité sur la régénération du sperme : un processus continu, pas un simple remplissage
Vous serez peut-être surpris d'apprendre que la notion de « recharger les testicules » fonctionne moins comme remplir un verre d'eau que comme une ligne d’assemblage industrielle qui ne s’arrête jamais. Les testicules sont en production constante de spermatozoïdes ; il n’existe pas de bouton « plein » ou « vide », ni de jauge signalant un seuil critique à atteindre avant la prochaine éjaculation.
Lors d'une éjaculation typique, seul un petit pourcentage des spermatozoïdes produits est effectivement expulsé – le reste poursuit son cycle de vie dans l’organisme. Croire qu’il suffit d’attendre quelques heures ou jours entre deux rapports pour maximiser sa fertilité, c’est ignorer la réalité fascinante du cycle de renouvellement spermatique.
Le cycle complet de spermatogenèse dure en moyenne entre 64 et 74 jours, selon des études scientifiques récentes (source : Santemagazine).
En toute honnêteté, ce mécanisme subtil est rarement abordé dans les discussions courantes sur la santé masculine. Pourtant, il remet profondément en question l’idée reçue selon laquelle le repos court permettrait une "recharge" efficace pour optimiser la fertilité homme !
Alors, êtes-vous prêt à revoir tout ce que vous pensiez savoir sur votre propre capacité reproductive ?
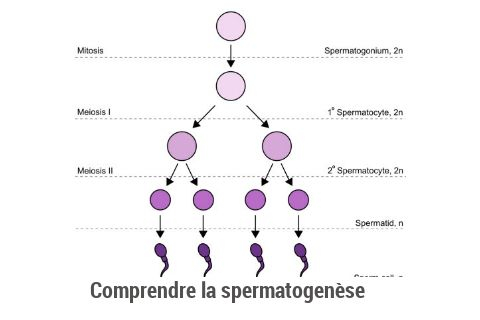
Le cycle de spermatogenèse : comprendre la fabrication des spermatozoïdes
La spermatogenèse n’a rien d’instantané. Elle commence dans les mystérieux labyrinthes que sont les tubules séminifères des testicules. Là, des cellules germinales appelées spermatogonies débutent leur parcours par divisions successives (mitose puis méiose), suivies d’une maturation progressive.
Cette marche forcée implique plusieurs étapes distinctes :
- Multiplication des cellules germinales (spermatogonies)
- Transformation en spermatocytes puis en spermatides via méiose
- Maturation finale en spermatozoïdes mobiles et fonctionnels
Ce ballet cellulaire se déroule intégralement au sein des tubules séminifères et dépend fortement d’un environnement hormonal dominé par la production locale de testostérone – l’hormone clé de la virilité mais aussi du dynamisme reproductif.
Il est donc illusoire de penser que la fréquence des éjaculations a un effet immédiat ou spectaculaire sur la vitalité ! Non, chaque étape exige du temps, et même en cas d’abstinence ou d’activité intense, le corps masculin poursuit sans relâche cette machinerie complexe.
Anecdote : Un patient, persuadé qu'une semaine d'abstinence sexuelle entraînerait un "débordement" de ses testicules, a été surpris lors d'un spermogramme. Le volume était standard et la concentration identique à celle mesurée deux mois plus tôt, malgré des périodes d'activité sexuelle très différentes. Comme quoi, nos croyances intuitives sont parfois désarçonnées par les faits biologiques !
Temps moyen de renouvellement complet du sperme : ce que dit la science
Les données sont sans appel : il faut environ 64 à 74 jours pour produire un spermatozoïde mature à partir d’une cellule souche (source : IVFTurkey). Cela implique qu’après une maladie fébrile ou une exposition à la chaleur excessive, il faudra patienter deux à trois mois avant que la qualité du sperme retrouve son niveau habituel – c’est colossal comparé aux idées naïves courantes.
Ainsi, même si on peut produire du sperme quotidiennement, le véritable "renouvellement complet" suit ce long calendrier biologique. Il n’y a donc aucun raccourci pour booster sa fertilité homme en accélérant simplement le rythme…
Résumé essentiel :
- La production est permanente et non cyclique entre "vide" et "plein"
- Une éjaculation n’épuise qu’une infime partie du total disponible ;
- Le cycle complet dure près de 70 jours ;
- Un mode de vie sain influence plus durablement ce processus que la fréquence sexuelle !
Qui aurait cru qu’un simple rapport sexuel ne soit que l’aperçu visible d’une fabrique invisible qui œuvre sans relâche… jusqu’à 74 jours par fournée ?
Au cœur de la machinerie : comment le corps masculin produit et renouvelle le sperme
Le rôle des testicules et des tubules séminifères dans la spermatogenèse
Vous imaginez les testicules comme de simples sacs ? C’est une vision terriblement réductrice. Les testicules sont en réalité de véritables usines cellulaires, où la reproduction masculine se joue au micromètre près. Dans ce laboratoire naturel, les tubules séminifères occupent environ 80 % du volume total : ce sont eux qui orchestrent la transformation progressive des cellules germinales en spermatozoïdes viables.
Au sein de ces tubules sinueux – parfois étirés, ils dépasseraient six mètres ! – les spermatogonies prolifèrent, amorcent leur division (mitose puis méiose), et évoluent jusqu’à maturité. Ce processus ne connaît pas de pause : chaque testicule renferme des milliers de sections distinctes fonctionnant toutes à des stades différents. La synchronisation est fascinante mais jamais « parfaite » ; c’est cette imperfection qui offre un renouvellement continu du sperme, sans période sèche ni pic soudain d’activité.
Là où ça devient subtil : ces tubes ne servent pas qu’à produire des spermatozoïdes. Ils abritent aussi les cellules de Leydig, qui synthétisent la testostérone, hormone absolument indispensable à la spermatogenèse mais aussi à l’équilibre global de la santé masculine. Si le taux baisse (stress, maladie, perturbateurs endocriniens…), tout le système s’essouffle.
Anecdote : Lors d’un atelier en Suisse, j’ai montré à un groupe d’hommes la microstructure réelle d’un testicule au microscope électronique. La réaction a été unanime : personne n’imaginait une telle densité d’usines en miniature… Certains ont même juré revoir leur rapport à leur propre physiologie !
De la production à la maturation : le voyage des spermatozoïdes dans l'épididyme
La fabrication n’est rien sans finition. Après leur « naissance », les spermatozoïdes immatures sont conduits vers l’épididyme : un long canal pelotonné sur chaque testicule. Là – pendant environ 14 à 20 jours – commence une phase cruciale : maturation, acquisition d’une mobilité efficace et capacité réelle à féconder un ovule. Les membranes se modifient, des protéines spécifiques apparaissent ou disparaissent ; c’est littéralement un stage intensif avant l’entrée dans le circuit reproducteur.
Ce séjour n’a pas qu’une fin logistique : sans passage complet par l’épididyme, impossible pour le spermatozoïde d’accomplir son rôle fertilisant !
Le voyage continue ensuite via le canal déférent, direction : vésicules séminales et prostate où il sera mélangé aux autres constituants du sperme lors de l’éjaculation.
La contribution des vésicules séminales et de la prostate : le volume du sperme
On sous-estime souvent que les spermatozoïdes ne représentent que moins de 5 % du volume total du sperme éjaculé ! Le reste est assuré par deux glandes majeures :
- Vésicules séminales : elles produisent entre 50 % et 80 % du liquide séminal final, riche en fructose (source majeure d’énergie pour les spermatozoïdes) et prostaglandines (qui favorisent leur mobilité).
- Prostate : elle apporte un liquide légèrement alcalin, contenant enzymes et zinc qui protègent les spermatozoïdes de l’environnement acide vaginal.
- Glandes bulbo-urétrales : apportent une petite fraction lubrifiante complémentaire.
Les fonctions principales de ces liquides :
* Protéger les spermatozoïdes contre l’environnement extérieur hostile,
* Nourrir et activer leur mobilité,
* Permettre leur progression jusque dans les voies génitales féminines.
Résumé technique :
| Composant | Pourcentage estimé | Fonction principale |
|---|---|---|
| Spermatozoïdes | <5 % | Fertilisation |
| Liquide vésiculaires | 50–80 % | Énergie (fructose), mobilité |
| Liquide prostatique | ~20–30 % | Protection chimique (pH), activation enzymatique |
| Autres glandes | <5 % | Lubrification |
De quoi repenser totalement ce que vous pensiez savoir sur « votre » sperme… Qui aurait cru que votre fertilité repose surtout sur l’efficacité d’un système complexe fait pour protéger moins d’une cuillère à café microscopique d’acteurs principaux ?!
Facteurs influençant la vitesse de 'recharge' de votre sperme et sa qualité
L'impact du mode de vie : alcool, tabac, drogues et sédentarité
La plupart des hommes sous-estiment radicalement le rôle dévastateur de certaines habitudes sur leur fertilité. Alcool, tabac, drogues dites "douces" ou non, et surtout la sédentarité chronique, sont autant de freins à une 'spermatogenèse' optimale. Voici ce que montrent des études récentes : le tabac peut faire chuter jusqu’à 40 % les chances de succès en fécondation in vitro (source : FERTILYS Laval). Les substances toxiques contenues dans la fumée – plus de 4 000 composés chimiques ! – perturbent la structure des spermatozoïdes, diminuent leur nombre et affectent motilité et morphologie. L’alcool, lui, abaisse les taux de testostérone et augmente le stress oxydatif, ce qui nuit directement à l’intégrité de l’ADN des cellules reproductives [1].
Mais qui parle honnêtement de l’effet sournois du canapé sur la fertilité masculine ? Pourtant, inactivité physique rime souvent avec obésité abdominale et déséquilibres métaboliques qui sabotent silencieusement la santé des testicules. Peu d’hommes réalisent qu’une vie assise ajoute un stress oxydatif supplémentaire à leur appareil reproducteur…
La vérité choquante : consommer régulièrement alcool ou tabac réduit non seulement la quantité mais altère aussi profondément la qualité du sperme, parfois pour plusieurs cycles de renouvellement !
Opinion personnelle
Changer ses habitudes n’est jamais un acte anodin – ce serait hypocrite d’affirmer le contraire. Pourtant, chaque geste compte pour préserver son potentiel reproductif. J’ai vu trop d’hommes minimiser ces facteurs… avant d’être rattrapés par les résultats d’un spermogramme sans appel. La santé masculine passe par là : faut-il vraiment attendre une difficulté concrète pour agir ?
L’importance de la température testiculaire : ce qui favorise et nuit à la production
Les testicules sont suspendus hors du corps pour une raison : ils ont besoin d’une température inférieure d’environ 2 à 4°C au reste du corps pour assurer une ‘spermatogenèse’ efficace (température optimale : autour de 33°C) [2].
Le danger ? Chaleur excessive prolongée : bains chauds fréquents, sièges chauffants de voiture, sous-vêtements trop serrés ou portables posés sur les cuisses.
L’impact est réel : on observe une baisse quantitative ET qualitative des spermatozoïdes lors d’expositions régulières à des températures élevées ; certains chercheurs évoquent même un effet délétère persistant sur plusieurs semaines après un simple épisode fébrile !
Privilégier :
- Douches tièdes/plutôt fraîches,
- Sous-vêtements amples (boxers coton),
- Limiter port prolongé d’ordinateur portable sur les genoux,
- Éviter sports avec échauffement génital excessif (cyclisme intense sans protection adaptée).
Le rôle de l'alimentation, de l'hydratation et du stress sur la santé reproductive
Ignorer ces piliers revient à saboter lentement sa propre fertilité. Une alimentation carencée en antioxydants, en vitamines C, D, E, zinc ou sélénium réduit sensiblement la production et la vitalité des spermatozoïdes [3]. Ces micronutriments protègent contre le stress oxydatif cellulaire – véritable poison pour l'intégrité génétique du sperme.
Hydratation insuffisante ? Attendez-vous à une altération du volume séminal… voire à une diminution de mobilité.
Quant au stress chronique, il perturbe la sécrétion hormonale essentielle au cycle spermatique (axe hypothalamo-hypophyso-testiculaire), ralentit voire bloque certains aspects physiologiques clés.
La santé masculine exige donc bien plus qu’un simple « régime » ou quelques compléments alimentaires pris au hasard…
Checklist essentielle : Soutenir naturellement sa fertilité masculine
- Consommer chaque jour fruits/légumes riches en antioxydants (myrtilles, agrumes)
- Intégrer poissons gras (saumon sauvage), œufs entiers bio – sources naturelles d’oméga-3/
- Privilégier aliments riches en zinc (huîtres…), sélénium (noix du Brésil)
- Rester hydraté (>1,5L/jour)
- Gérer son stress par relaxation active (yoga respiratoire…) ; fuir stéréotypes virilistes inefficaces !
- Pratiquer une activité physique régulière et adaptée.
Âge et santé générale : comment ils affectent le renouvellement spermatique
Contrairement à une idée reçue tenace, même si les hommes produisent des spermatozoïdes toute leur vie adulte grâce aux tubules séminifères actifs, cette capacité diminue inexorablement avec le temps [4]. Dès 35 ans : baisse progressive de concentration et augmentation des anomalies morphologiques ou chromosomiques. Au-delà de 45–50 ans, certains paramètres chutent notablement — motilité ralentie, fragmentation accrue.
Ajoutez-y les pathologies chroniques modernes comme diabète ou obésité (facteurs pro-inflammatoires constants), et vous obtenez un cocktail explosif pour la fertilité masculine…
Ne pas se voiler la face : ces changements sont parfois irréversibles si on tarde trop longtemps à agir ! Alors pourquoi laisser filer silencieusement son potentiel ?