Colpotrophine (ou Promestriène) et cancer du sein : la réponse courte (et nuancée) Pour les femmes sans antécédent de cancer du sein, les notices (ANSM, Vidal) sont formelles : "les données disponibles n’ont pas mis en évidence" de risque accru de cancer du sein sous traitement par estrogènes locaux. En revanche, pour les femmes avec un antécédent de cancer du sein, le traitement est contre-indiqué. Mais dans les faits, de nombreux oncologues l’autorisent chez leurs patientes. Pourquoi ? Car la décision se fait au cas par cas, selon la balance bénéfice/risque, et après discussion avec l’équipe médicale. En effet, le promestriène présente un passage systémique quasi-nul, ce qui laisse penser qu’il n’a pas d’effet sur le tissu mammaire. Cette solution reste néanmoins à privilégier en 2ème intention, après avoir testé les options non-hormonales. C’est là qu’il faut creuser. Que faire si vous souffrez de sécheresse vaginale après un cancer du sein ? On vous a préparé un guide ultra-détaillé sur : - Les différences entre traitement hormonal local et systémique - Les positions des autorités de santé et des oncologues - Comment aborder le sujet avec votre médecin - Les solutions naturelles et non-hormonales à tester en premier lieu. La clé ? Un dialogue constructif avec votre équipe soignante. Pensez à prendre soin de vous Thierry — PS : Partagez pour aider celles qui en ont besoin.
Colpotrophine et cancer du sein : le lien est-il réel ? La réponse directe et nuancée
Oublier la prudence, c’est risquer de laisser des femmes dans la souffrance. Pourtant, s’enfermer dans la peur sans nuancer, c’est interdire l’accès à des solutions qui sont parfois vitales pour la qualité de vie. Voilà où commence la vraie question scientifique !
Pour les femmes sans antécédent de cancer du sein
Soyons on ne peut plus directs : les notices officielles françaises (ANSM, Vidal) indiquent très explicitement qu’un traitement local par promestriène (Colpotrophine), utilisé aux doses recommandées, n’augmente pas le risque de cancer du sein chez les femmes n'ayant aucun antécédent. Elles soulignent aussi que le passage dans le sang est quasi nul, donc l’action reste limitée au niveau vaginal.
Rappel flash :
- Aux doses prescrites, aucun sur-risque identifié selon les données officielles récentes.
- Action locale validée, absorption systémique négligeable.
- On est loin des traitements hormonaux généraux qui font grimper les statistiques de risques dans tous les sens !
Voilà pourquoi culpabiliser ou s’angoisser sans raison quand on n’a pas d’antécédent, c’est perdre en confort intime pour rien. (ANSM, notice Colpotrophine mise à jour 2025)
Pour les femmes avec un antécédent de cancer du sein : une situation plus complexe
Là… tout se complique. En cas d’antécédent de cancer du sein – surtout s’il était hormono-dépendant – la contre-indication officielle prévaut. C’est écrit noir sur blanc : « cancer du sein connu ou suspecté ou antécédents de cancer du sein » = utilisation déconseillée. Pourquoi ? Ce type de cancer étant parfois stimulé par les hormones comme les œstrogènes, un principe de précaution maximal est appliqué par défaut.
Mais alors, interdiction de principe ou autorisation pragmatique ? C’est là qu’il faut creuser ! Dans ma pratique et celles de collègues oncologues suisses et français, j’ai vu plus d’une fois des prescriptions accordées — après discussion pointue — lorsque la sécheresse vaginale ruinait littéralement la vie de femmes après un cancer bien traité. La nuance ? Certains spécialistes considèrent que le passage sanguin est tellement faible qu’il devient quasi théorique, rendant le risque marginal face à une souffrance réelle.
Le verdict : seule une discussion honnête avec votre équipe médicale et une évaluation individuelle permettent d’avancer sereinement. Se taire ou s’auto-censurer ? Mauvais calcul.
Pourquoi tant de confusion ? Plongée au cœur du mécanisme d'action de la Colpotrophine
On n’imagine pas à quel point une incompréhension technique peut gâcher une vie intime. Pourtant, c’est souvent cette méconnaissance qui conduit à des peurs inutiles… ou à des décisions radicales trop rapides !
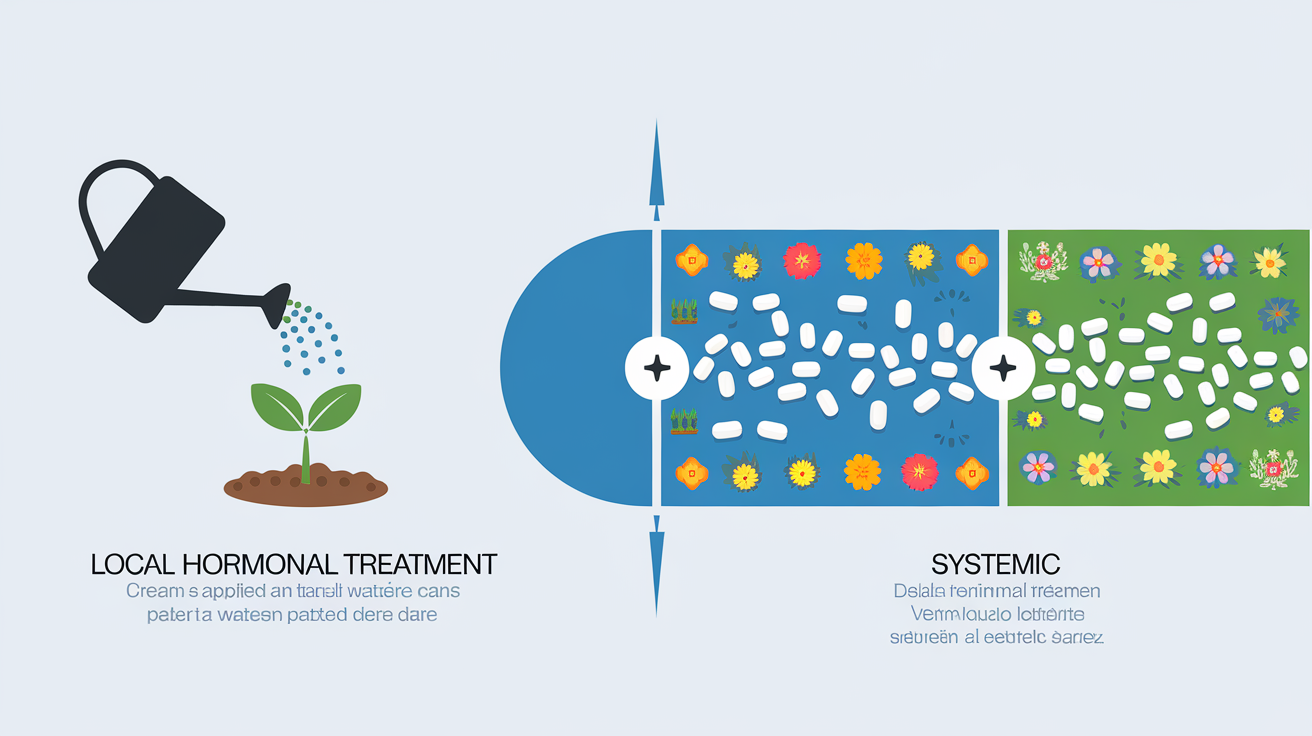
La différence capitale : traitement hormonal local vs traitement systémique
Impossible de trancher sérieusement sans comprendre LA distinction qui fait tout : un traitement hormonal local n’a rien à voir avec un traitement systémique. Voilà le détail qui échappe même à certains soignants.
- Traitement local : appliqué sur une zone précise (ici, la muqueuse vaginale), il agit comme un arrosoir sur une seule plante assoiffée dans un immense jardin. Effet ciblé, action restreinte, absorption minimale par l’organisme.
- Traitement systémique : comprimés ou patchs, ce sont eux qui « inondent » tout le jardin, c’est-à-dire tout le corps — induisant effets multiples et exposition générale aux hormones.
La plupart des études récentes et notices officielles insistent : le promestriène (Colpotrophine) en usage vaginal reste là où il est appliqué, ne migrant quasiment pas dans la circulation sanguine. Résultat ? On traite l’atrophie vaginale SANS exposer inutilement le reste du corps aux hormones !
Pourquoi alors ce flou artistique dans les discours médicaux ? Parce que beaucoup confondent encore ces deux approches. Trop souvent par prudence… parfois aussi par méconnaissance des données actuelles !
Le promestriène (la molécule active) passe-t-il dans le sang ?
Voilà l’argument massue pour ou contre : le passage systémique réel. Les données sont têtues : selon plusieurs publications scientifiques (dont ANSM et avis d’experts européens), l’absorption du promestriène dans la circulation sanguine après application vaginale reste INFÉRIEURE À 1%. Autrement dit ? L’exposition du reste du corps est presque symbolique !
« Après application vaginale de promestriène, les concentrations plasmatiques sont indétectables ou très faibles, témoignant d’un passage systémique quasi nul » — Rapport ANSM 2023.
Est-ce que ça rend le débat caduc pour toutes ? Non — car chaque histoire médicale est différente. Mais c’est précisément ce chiffre qui permet à certains oncologues d’ouvrir la discussion, même après un antécédent lourd. J’ai accompagné une femme de 52 ans, traitée pour cancer hormono-dépendant deux ans plus tôt : elle avait fini par (re)parler à son oncologue grâce à ces chiffres précis. Verdict ? Prescription validée, bilan surveillé chaque trimestre… et surtout : retour à une vie intime digne de ce nom (et au sourire retrouvé).
Pour une analyse complète des dangers potentiels et des effets secondaires de la Colpotrophine, consultez notre article dédié.
Avis des autorités de santé et des cancérologues : que disent les experts ?
Qui croire vraiment ? Les notices, ultra-sécuritaires, ou les experts de terrain, parfois plus pragmatiques ? C’est ce contraste qui alimente tant de peurs et de malentendus. Décortiquons…
La position des notices officielles (Vidal, ANSM)
Impossible d’être plus clair : la base de données publique des médicaments (ANSM, Vidal) indique noir sur blanc : « Cancer du sein connu ou suspecté ou antécédents de cancer du sein » = CONTRE-INDICATION stricte à tout traitement local par œstrogènes, dont la Colpotrophine. Pourquoi cette radicalité ? C’est l’application maximale du principe de précaution et c’est aussi une protection juridique : aucune place laissée à l’interprétation, aucun médecin ne pourra dire « je ne savais pas ».
Le message est brutal mais transparent. Cette formulation, souvent copiée-collée dans toutes les notices françaises depuis 2022, vise surtout à éviter le moindre débat légal en cas d’incident ultérieur.
L’avis nuancé des sociétés savantes et des oncologues
Sauf que… le vrai monde ne colle pas toujours aux textes réglementaires. Plusieurs sociétés savantes dont le Collège National des Gynécologues et Obstétriciens Français (CNGOF) ou certains comités sénologiques reconnaissent ouvertement que chez certaines femmes en grande souffrance (atrophie vaginale sévère après cancer), l’utilisation ultra-ciblée d’œstrogènes locaux peut s’envisager. Ils insistent : cela doit rester une décision collégiale avec oncologue/gynécologue/pharmacien selon le dossier médical précis.
Des études relayées en 2023 confirment qu’« aucun surrisque net n’a été démontré avec les œstrogènes locaux vaginaux à très faible dose » [source CBIP.be]. Le choix se fait au cas par cas : type exact du cancer, statut hormonal, traitements associés comme les anti-aromatases — tout est passé au crible.
J’ai eu le cas d’une patiente, suivie pour un cancer du sein précoce guéri depuis plus de 5 ans : sécheresse insupportable malgré toutes les alternatives non hormonales… Après discussion entre son oncologue et sa gynécologue : feu vert donné pour une cure courte et sous surveillance. Résultat ? Pas de récidive ni d’anomalie biologique deux ans après.
Ce n’est donc ni noir ni blanc – mais bien cette zone grise où le dialogue médecin-patiente devient crucial. Découvrez ce que d’autres femmes partagent dans les avis et témoignages sur la Colpotrophine.
Cancer du sein et sécheresse vaginale : comment aborder le sujet avec votre médecin ?
Parler de sécheresse intime avec son oncologue, c’est aussi tabou que vital. Pourtant, rester silencieuse ne fait qu’aggraver la gêne, la douleur… et l’isolement. Ce n’est jamais « un détail » : la santé sexuelle est une dimension essentielle du rétablissement après cancer (source : Comptoir de Vie). Alors, comment s’armer pour cette discussion ? C’est là qu’il faut creuser, et j’insiste : VOUS êtes l’experte de vos sensations.

Préparer la discussion avec votre oncologue ou gynécologue
D’abord, sortez du schéma « je vais me plaindre, il/elle va minimiser ». Au lieu d’arriver mains vides, tenez un petit journal pendant deux à trois semaines. Notez chaque épisode de brûlure, douleur durant les rapports, démangeaisons ou infections urinaires. Soyez précise sur l’intensité (une échelle de 1 à 10 peut aider), la fréquence et surtout l’impact sur votre moral, votre vie de couple ou sociale. Par exemple : « relation impossible cette semaine à cause des brûlures », ou « sommeil perturbé par inconfort nocturne ».
Voici un point que trop peu de patientes osent appliquer (et pourtant c’est décisif) : amener ces faits tangibles permet au médecin d’évaluer VRAIMENT le poids du problème, bien mieux qu’un « j’ai un peu mal parfois… ». Les données précises créent la crédibilité !
Anecdote concrète : j’ai accompagné une femme qui se sentait illégitime à aborder ce sujet – elle a tout changé en montrant simplement ses notes hebdomadaires lors du rendez-vous. Résultat ? Prise en charge sérieuse immédiate.
Les questions essentielles à poser avant tout traitement
Voici les questions à ne SURTOUT pas oublier lors de votre prochain rendez-vous (notez-les sur papier ou dans votre téléphone) :
- Étant donné mon type de cancer, quel est le risque réel pour moi ?
- Le bénéfice sur ma qualité de vie justifie-t-il ce risque théorique ?
- Quelles sont les alternatives non-hormonales que nous devrions essayer en premier ?
- Si nous commençons, quelle surveillance mettons-nous en place ?
- Faut-il prévoir un bilan particulier avant/après ?
- Existe-t-il des produits mieux adaptés à mon cas spécifique ?
Au-delà de la Colpotrophine : les alternatives naturelles pour retrouver son confort intime
Il serait absurde de croire que la seule porte de sortie face à la sécheresse intime, c'est l'hormone. Le champ des solutions naturelles est vaste, et il est grand temps de balayer certains préjugés.
Les solutions non hormonales : hydratants et lubrifiants
Hydratant ou lubrifiant ? Ne confondons pas tout ! Un hydratant vaginal naturel (généralement à base d'acide hyaluronique, d’aloe vera, ou de glycérine végétale) agit sur le fond : il restaure progressivement l’élasticité et le confort des muqueuses intimes. Il s’utilise en cure, souvent plusieurs fois par semaine.
Le lubrifiant, lui, s’adresse à l’immédiat : application ponctuelle avant un rapport, pour éviter les douleurs dues au manque de lubrification naturelle. Privilégiez ceux à base d’eau (compatible avec préservatifs), ou à base de silicone pour un effet longue durée. Évitez les compositions surchargées de parfums et additifs !
Côté composants naturels : l’aloe vera apaise les irritations, le calendula favorise la réparation tissulaire, la centella asiatica stimule le renouvellement cellulaire. Mais ne croyez pas que toutes les huiles sont égales ! Onagre, bourrache et argousier sont reconnues pour leur richesse en acides gras essentiels bénéfiques pour la muqueuse vaginale (étude Alternative Santé 2023).

L’importance d’une approche globale : alimentation, hydratation et périnée
C’est là qu’il faut creuser : aucun gel miracle ne compensera une hygiène de vie délabrée. Trois leviers méconnus (et prouvés par la recherche clinique) :
- Les bons gras, surtout l’oméga-7 issu de l’huile d’argousier : il nourrit les muqueuses « de l’intérieur », efficacité validée chez des femmes ménopausées réfractaires aux traitements classiques.
- L’hydratation, rarement prise au sérieux… Deux verres d’eau de plus chaque jour peuvent transformer la souplesse des tissus vaginaux.
- La rééducation du périnée : elle améliore la vascularisation locale et donc la nutrition des tissus intimes. Oui, même sans fuite urinaire ni accouchement récent.
Ces approches permettent aussi de déconstruire certains mythes courants comme la prise de poids souvent associés à tort aux traitements locaux.
Résumé clé : multiplier les pistes naturelles ne vous fera jamais courir le risque du surtraitement hormonal – mais oubliez l’idée qu’une solution unique suffirait !
Notre avis final : la Colpotrophine, un choix éclairé plutôt qu’un tabou

On observe une constance saisissante dans les études : plus de la moitié des femmes après un cancer du sein rapportent une dégradation nette de leur qualité de vie intime, dont la sécheresse vaginale est l’un des marqueurs les plus négligés (Zaeid et al., 2021 ; Comptoir de Vie). Pourquoi ce silence persistant alors que la détresse est réelle ? Je l’affirme sans détour : la « peur des hormones » conduit trop souvent à sacrifier, sans bénéfice démontré, la dignité et le plaisir féminin.
La seule arme efficace ? L’information rigoureuse et le dialogue sans tabou avec un médecin réellement à l’écoute. Refuser d’aborder ces sujets sous prétexte de « précaution » ou céder aux discours binaires, c’est entretenir une injustice sanitaire. Se réapproprier son corps, revendiquer le droit à une sexualité épanouie — même après un cancer du sein — n’est pas un luxe ni un caprice : c’est une étape majeure dans le parcours vers la guérison.
Voici ma conviction : briser le tabou sur la sécheresse intime post-cancer du sein est aussi vital que traiter la maladie elle-même. La Colpotrophine n’est ni ange ni démon ; elle est un outil parmi d’autres, à utiliser ou non selon VOTRE situation, VOS besoins spécifiques, au terme d’une discussion honnête et partagée avec votre soignant. Ce n’est qu’à ce prix qu’on peut conjuguer santé et dignité féminine…





