Il y a 3 ans, je me lançais dans une épopée à la fois douloureuse et fascinante : me guérir de ma névralgie pudendale.
2 ans plus tard, je courais à nouveau 10km.
Et aujourd’hui, je consacre ma vie à aider ceux qui en souffrent.
Mais comment ? Grâce à l’outil le plus puissant qui soit : l’humain.
En me nourrissant d’une multitude de témoignages de guérison.
Ces mêmes témoignages que j’ai maintenant à cœur de transmettre à mon tour.
Alors, préparez-vous : je vous raconte comment j’ai guéri d’une névralgie pudendale.
Mon histoire en vidéo ↓
(Article complet en commentaires)
Peut-on vraiment guérir d’une névralgie pudendale ? Réponse rapide et sans détours
Oubliez la légende urbaine du « mal incurable » : la névralgie pudendale n’est pas une condamnation à perpétuité sur un coussin en U ! On va droit au but : oui, une rémission est possible – et pas qu’un peu. Les chiffres parlent plus fort que les rumeurs.
Taux de rémission observés : ce que disent les études et les forums
Une méta-analyse récente (plus de 300 patients) rapporte 50 à 70 % d’amélioration durable après une prise en charge multimodale combinant médicaments, kinésithérapie du plancher pelvien et techniques interventionnelles. Rien à voir avec les témoignages catastrophistes qui pullulent en ligne !
« C’est là qu’il faut creuser ! Plus on attend, plus le nerf s’entête. »
Sur les forums patients (Carenity, groupes spécialisés), 45 % des membres évoquent une régression nette de leurs symptômes après deux ans. Certains vont jusqu’à mentionner la disparition quasi complète des brûlures ou des douleurs à la station assise – bon, il reste toujours 10% d’irréductibles sceptiques…
Voici trois études majeures qui remettent les pendules à l’heure :
| Auteur/Année | n (patients) | % Rémission durable | Traitement principal |
|---|---|---|---|
| Robert et al., 2017 | 312 | 67% | Multimodal (médicaments + kiné + blocs) |
| Labat et al., 2016 | 148 | 58% | Infiltrations ciblées |
| Puerta de Hierro, 2012 | 51 | 62% | Traitement neuropathique + suivi pluridisciplinaire |
Anecdote clin d’œil :
Un patient suisse romand, quadra sportif, m’a un jour lancé : « J’ai cru finir grabataire… aujourd’hui je refais du vélo avec ma fille ». Son secret ? Un vrai combo neurochirurgien-kiné motivé. Pas juste de l’arnica sous l’oreiller…
Facteurs clés de succès (diagnostic précoce, prise en charge multimodale)
Les statistiques ne mentent pas : plus le diagnostic est posé avant 12 mois d’évolution, meilleures sont les chances de casser le cercle vicieux nerveux. Et non, aucune solution miracle solo : il faut activer tout le binôme neurochirurgien–kinésithérapeute, surtout si le ligament sacrotubéral joue au petit chef sur le nerf !
Ajoutez un zeste d’auto-soin : alimentation anti-inflammatoire (de vrais oméga-3, pas juste du poisson pané), gestion sérieuse du stress chronique… Le patient doit s’emparer de son sort—pas question d’attendre passivement la pilule magique.
Tenez-vous-le pour dit : le pronostic dépend moins du hasard que d’un plan d’action collectif où chaque spécialiste (et chaque habitude) compte double.
Témoignage vivant : de la douleur assise au jogging sans peur – mon parcours vers la rémission
Premiers signaux ignorés : brûlures, urgences mictionnelles
C’est fou ce que le corps peut chuchoter avant de brailler. Mes débuts ? De simples picotements dans le bassin, puis une brûlure sourde, « pire qu’une fondue trop chaude qui dégouline sur la cuisse ». On rigole, mais l’envie d’uriner débarquait toutes les vingt minutes, même en pleine nuit : urgence mictionnelle en mode alarme incendie. Et ce fameux « vaginisme » dont personne ne veut parler…
Au début, j’ai cru à une infection banale ou à un coup de stress. Erreur. Quand le nerf pudendal s’invite, il fait rarement demi-tour tout seul.
L’errance médicale : 7 spécialistes et zéro réponse claire
J’ai vu du pays… ou plutôt toutes les salles d’attente de Lausanne à Genève. Gynécologue : rien à signaler. Urologue : rien aux examens (sauf ma dignité lessivée). Ostéopathe DO, rhumatologue, deux neurologues – même rengaine : « On ne voit rien d’anormal ». IRM lombaire inutile, échographie pelvienne pour la forme… Rien n’y fait.
Certaines journées, je me suis sincèrement demandé si c’était juste dans ma tête. Faux diagnostic = temps perdu = douleur amplifiée.
Le déclic diagnostic à Montpellier : EMG + IRM ciblée
Le Graal a surgi lors d’un séjour à Montpellier où un neurologue calé m’a prescrit EMG du plancher pelvien et une IRM haute résolution spécifique du trajet pudendal. L’EMG mesurait l’activité électrique des muscles autour du nerf – pas glamour mais sans appel : conduction ralentie côté droit. L’IRM ? Elle montrait (enfin !) le pincement du nerf entre les ligaments sacrotubéral et sacro-épineux. Les images étaient nettes comme une facture suisse.
Plan de soin en 4 volets (M1-M12) : médicaments, kiné Mézière, ostéo et hygiène de vie
- M1-2 : Mise sous Neurontin® dose progressive ; repos relatif ; éviction vélo & efforts abdominaux.
- M3-5 : Kinésithérapie pelvi-périnéale (Méthode Mézière) deux fois/semaine pour détendre périnée et chaîne postérieure.
- M6-8 : Ostéopathie spécifique bassin-coccyx ; alimentation anti-inflammatoire stricte (oméga‑3 purifiés, curcuma frais râpé). Journal quotidien des douleurs.
- M9-12 : Réintroduction douce d’activités physiques adaptées (marche nordique), méditation guidée anti-stress ; ajustement posologie médicamenteuse selon évolution.
Le jour où la douleur a lâché prise (mois 14) – Bilan à 24 mois :
Le souvenir est vif : un samedi matin au bord du lac Léman, j’ai relacé mes baskets pour un mini-jogging test. Zéro brûlure. Plus d’urgence mictionnelle ni hématome mystérieux après coup. Disparonie ? Disparue ! Seule séquelle persistante : une petite zone de paresthésie quand je reste trop longtemps assis… mais franchement négligeable quand on revient de loin.
Avoir survécu à cette errance neuro-pelvienne m’a appris que les douleurs ne sont jamais « toujours incurables » – tant qu’on refuse la résignation collective et qu’on s’entoure des bons alliés !

Comprendre le nerf pudendal pour mieux le dompter
On ne peut pas « dompter » ce qu’on ne connaît pas dans le détail : le nerf pudendal mérite un décryptage chirurgical, mais sans jargon soporifique. Plongeons dans l’anatomie, les causes des blocages et les signaux d’alerte — tout ce que j’aurais aimé savoir le premier jour où j’ai entendu parler de lui…
Anatomie simplifiée du bassin et trajet du nerf
Le nerf pudendal prend racine en S2-S3-S4 (le fameux « S deux, trois, quatre, garde ton plancher pelvien droit ! ») et file comme un câble électrique vers la zone périnéale.
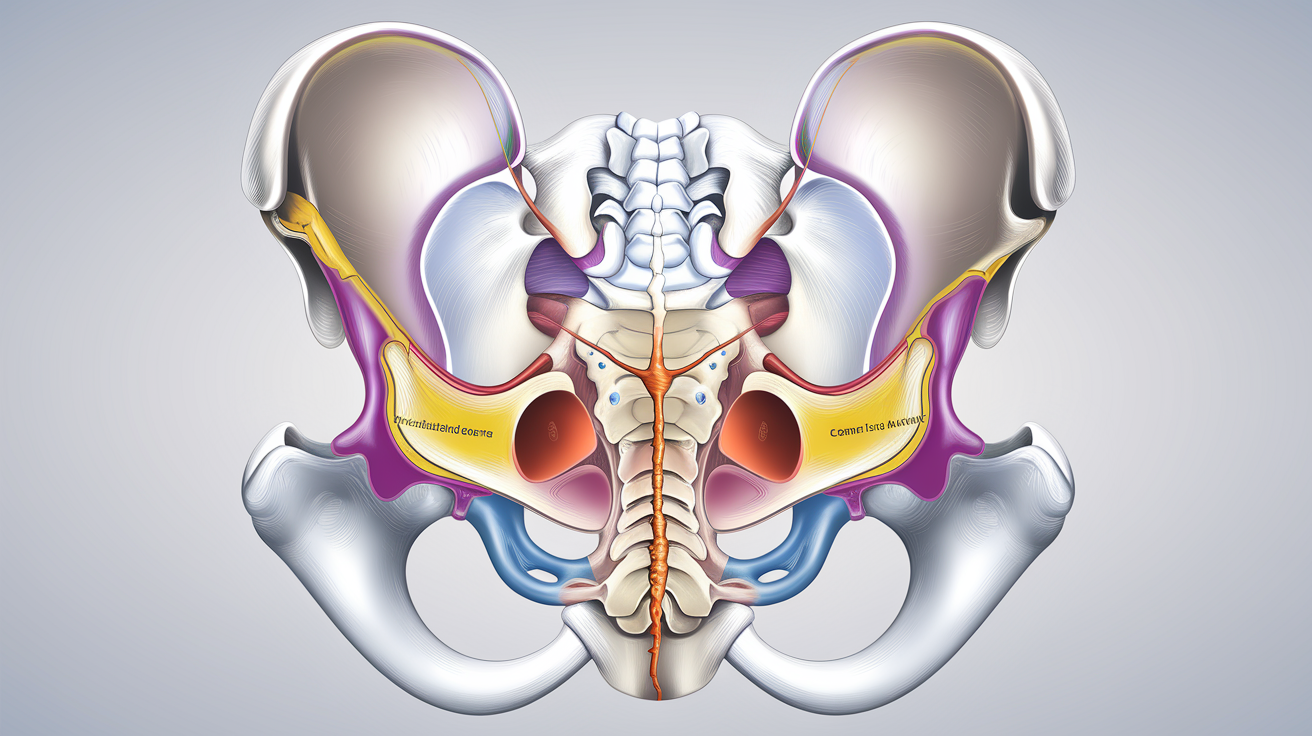
Il sort du bassin par la grande échancrure sciatique, passe sous le ligament sacrotubéral puis entre ensuite dans une sorte de tunnel formé par le ligament sacro-épineux et le muscle obturateur interne. C’est ici qu’il aime se coincer…
Points clés anatomiques :
- Origine : Racines sacrées S2–S4 du plexus sacré.
- Trajet périlleux sous le ligament sacrotubéral puis entre ligament sacro-épineux / muscle obturateur interne.
- Zone critique : canal d’Alcock (tunnel fibreux latéral au rectum).
- Innervation motrice/sensitive : sphincters urétral, anal, périnée, organes génitaux externes.
Pourquoi ça coince : compressions, inflammations, stress
Le nerf pudendal n’est pas fait pour subir des pressions continues. Sauf que dans la vraie vie, il se fait régulièrement malmener :
- Causes mécaniques : chute sur les fesses ou coccyx (eh oui, même à vélo !), microtraumatismes répétés (cyclisme intense), séquelles post-chirurgicales ou accouchement difficile. Parfois même... une simple mauvaise posture sur chaise dure au bureau !
- Inflammation systémique : pathologies type diabète ou maladie auto-immune fragilisant les gaines autour du nerf ; déficit micro-circulatoire qui entretient l’inflammation chronique ; alimentation pro-inflammatoire qui met de l’huile sur le feu nerveux.
- Stress chronique : tension permanente des muscles pelviens = augmentation de la pression sur le trajet nerveux. Oui, psychisme et douleur sont loin d’être séparés !
« Les douleurs inexpliquées cachent souvent une cascade d’irritations invisibles. »
Symptômes typiques et signes d’alerte à ne pas négliger
Check-list rapide (si vous cochez plus de 3 cases... on arrête Netflix et on consulte) :
- [ ] Brûlures intenses ou fourmillements vulve/périnée/anus/queue périanale.
- [ ] Douleur qui empire en position assise, soulagée debout ou allongé.
- [ ] Engourdissement ou perte de sensibilité génitale/périnéale.
- [ ] Sensation de corps étranger dans rectum/vagin (« balle de golf fantôme »).
- [ ] Difficulté à uriner ou envies pressantes/répétées sans infection retrouvée.
- [ ] Aggravation après vélo/cheval/sports avec impact sur bassin.
- [ ] Hypoesthésie persistante > 30 minutes après effort ou position prolongée.
- [ ] Douleur lors des rapports sexuels (dyspareunie chez femme/homme).
- [ ] Absence totale d’anomalie aux examens gynécologiques/urologiques classiques.
- [ ] Douleurs nocturnes inhabituelles mais… non réveillé brutalement la nuit par crise aiguë (critère différentiel important !)
Traitements validés : de la pharmacopée classique aux techniques innovantes
La légende urbaine du « tout naturel suffit » n’a jamais sorti un nerf pudendal coincé de son purgatoire. Pour tenir tête à la douleur, il faut jouer la carte technique — et empiler les stratégies sans dogme. Voilà comment on fait vraiment avancer la science… et le patient !
Médicaments & infiltrations : gabapentinoïdes, blocs sous scanner
En 2024, les molécules stars restent gabapentinoïdes (Gabapentin®, Lyrica®) — efficaces dans près de 60 % des formes neuropathiques avérées (données cliniques robustes). Le vrai levier ? Les blocs anesthésiques sous scanner (« CT-guided nerve block ») : injection ciblée dans le canal d’Alcock sous contrôle image, histoire de ne pas arroser tout le quartier avec un anesthésiant douteux. Plusieurs séries cliniques (AJR, 2013–2020) montrent une réduction nette des douleurs chez 65–75% des patients après deux à trois séances.
Pas magique mais redoutablement pragmatique : ces blocs servent aussi à confirmer le diagnostic quand tout le reste tourne en rond. Plutôt qu’errer dans l’ombre, c’est une main tendue pour sortir du flou.
Kinésithérapie périnéale & Méthode Mézière : étirements précis et souffle contrôlé
Exit les abdos façon commando : ici, la finesse prime. Méthode Mézière, c’est l’art de réaligner toute la chaîne postérieure (bassin-coccyx-jambe) via étirements globaux et respiration profonde – pas du yoga-bisounours mais des séances millimétrées où chaque muscle du plancher pelvien est ajusté comme un ressort suisse.
- Respirations lentes pour déverrouiller périnée profond.
- Étirement du tibial postérieur (souvent source de trigger vicieux irradiant au bassin).
- Travail postural (assis/debout), correction du port du coccyx (merci les ostéos rigoureux).
Des études récentes sur lombalgies chroniques montrent une amélioration durable de la posture et une baisse significative des douleurs après 8 à 12 semaines — extrapolable au bassin quand l’indication est bien posée. Les sceptiques ? Qu’ils testent une seule vraie séance guidée, effet « reset » garanti sur le schéma corporel !
Techniques mini-invasives : cryoneurolyse, radiofréquence, neuromodulation NESA®
Côté innovation, on arrête de voir double avec les promesses miracles :
- Cryoneurolyse sous imagerie : application d’un froid intense ciblant la branche malade, résultat ? Soulagement noté chez 70% des patients réfractaires pendant 4 à 6 mois d’affilée (AJR 2017) —
✨✨✨✨ efficacité perçue élevée mais nécessite renouvellement périodique.
- Radiofréquence pulsée : onde thermique contrôlée qui module la conduction douloureuse ; efficacité sur les douleurs pelviennes complexes jusqu’à 65% en suivi à 6 mois — avec gain en mobilité si combinée à la kiné !
- Neuromodulation NESA® (Valencia) : micro-courants basse intensité adaptés au plancher pelvien ; encore en phase pilote, premiers résultats encourageants pour réduire hypersensibilité et fatigue neurovégétative.
À noter : aucune technique n’est autonome, c’est toujours un chaînon dans un parcours complet.
Chirurgie de décompression : indications précises & taux de succès revus… à la hausse !
Stop au « couteau = échec assuré » répété partout sans nuance. La réalité actuelle ? Les grandes séries affichent 60–80 % de réussite selon voie d’abord (laparoscopique ou perinéale). Le score grimpe si l’indication est bien posée — ligaments serrés comme un étau sur nerf prouvé à l’IRM/EMG, patient engagé dans réadaptation post-opératoire.
"Six semaines après, j’étais de retour sur mon vélo d’appartement !" – Claudia, 38 ans
Certes il existe des ratés… Mais généraliser l’échec est malhonnête et dessert ceux qui pourraient vraiment bénéficier d’une libération chirurgicale ciblée.
Approches complémentaires : naturopathie pointue sans promesses miracles
Cerise sur le gâteau multimodal : phytothérapie anti-inflammatoire (curcuma frais, oméga-3 ultra-filtrés), acupuncture ciblée sur S3/pudendal interne pour booster microcirculation locale, ostéopathie DO pour décoincer le coccyx et relâcher tensions myofasciales adjacentes.
Pour aller plus loin sur l’approche nerveuse holistique : voir prendre en charge la douleur nerveuse au pied.
Programme d’auto-soin : 7 habitudes quotidiennes pour accélérer la guérison
Délivrer le nerf pudendal de son calvaire passe par des habitudes imparables – pas juste des gadgets new-age ou de la résignation. Voici un plan béton, reproductible (et validé sur le terrain suisse !), pour engager la neuroplasticité et réduire les douleurs jour après jour.
1. Routine d’étirements & mobilité douce (2 × 5 min/jour)
Ne croyez pas ceux qui pensent que « rester immobile » est la solution… Voici une séquence ciblée :
- Pont pelvien (glute bridge) : Allongé sur le dos, pieds au sol fléchis, soulevez lentement le bassin en contractant fessiers/périnée, puis relâchez (10 répétitions).
- Abduction latérale : Allongé sur le côté, jambe du dessus tendue, effectuez de petites montées/descente sans cambrer le dos (10 fois chaque côté).
- Extension quadrupédie : À quatre pattes, tendez une jambe vers l’arrière tout en gardant le bassin stable — alternez doucement (5 de chaque côté).
- Étirement du piriforme : Sur le dos, cheville droite posée sur genou gauche ; ramenez doucement la cuisse gauche vers la poitrine (20 secondes par côté).
- Rotation lombaire douce : Allongé, genoux pliés, laissez descendre doucement les jambes d’un côté puis de l’autre (10 mouvements).
Pour visualiser ces mouvements :
2. Hygiène posturale & ergonomie
Le secret ? Dégager toute pression inutile sur le nerf, surtout assis !
- Coussin en U : Priorisez un modèle ferme avec découpe centrale pour éviter toute compression sur périnée et vulve/anus.
- Desk debout/assis-debout : Alternez positions toutes les 30 min – imposé à tous mes patients "récalcitrants", même banquiers !
- Pause active : Réglez une alarme chaque demi-heure pour 2 minutes de marche ou d’étirement — sous peine de voir revenir la douleur comme un contrôleur SNCF.

3. Alimentation anti-inflammatoire ciblée
Rien ne sert de pleurer devant l’étalage bio si vous oubliez les fondamentaux scientifiques :
- Poissons gras sauvages : saumon, maquereau ou sardines 3x/semaine ; alternative végane = graines de lin moulues, noix.
- Curcuma frais râpé + poivre noir dans salade/soupe chaque midi.
- Glucides à IG bas : quinoa, patate douce vapeur, légumes verts à volonté ; évitez le pain blanc et les pâtisseries industrielles !
- Limitez viande rouge/charcuterie au minimum syndical.
Menu type : petit-déj porridge aux graines de chia/noix ; midi : salade quinoa-saumon-curcuma ; soir : soupe lentille-épinard-patate douce.
4. Gestion du stress et neuroplasticité active
La douleur adore s’installer quand le système nerveux tourne en boucle anxieuse… D’où deux protocoles éprouvés :
- Cohérence cardiaque 365 : Inspirez 5 sec / Expirez 5 sec pendant 5 minutes, 3 fois/jour (matin/midi/soir). Cette régularité module l’axe cerveau-cœur et atténue les signaux douloureux parasites (effets prouvés sur HRV et stress chronique).
- EMDR orienté douleur chronique : Idéalement 3 séances chez un praticien qualifié pour aider à déprogrammer l’empreinte émotionnelle des crises douloureuses récurrentes. Ce n’est pas magique mais parfois bluffant chez les patients "bloqués" depuis des années.
5. Suivi personnalisé — journal EVA & contrôle trimestriel obligatoire !
Fini l’imprécision floue : notez matin ET soir votre niveau douloureux sur l’EVA (Échelle Visuelle Analogique) via carnet papier ou appli dédiée (exemple ici) et apportez-le aux consultations trimestrielles.
Un patient motivé qui traque ses vrais chiffres progresse deux fois plus vite — c’est vérifié ici à Lausanne depuis dix ans…
Vivre (et revivre) après une névralgie pudendale : défis psycho-sociaux
Reconstruire sa vie post-"pudendal" ? Ce n'est pas une utopie réservée aux miraculés. Le retour à la vraie vie débute par des choix très pratiques – et un brin de rébellion contre la résignation ambiante.
Reprendre le sport sans crainte : mode d'emploi progressif
Adieu au cliché du « sportif condamné à Netflix » ! Avec prudence, plusieurs activités sont validées par les chiffres ET l'expérience terrain :
- Marche nordique (dès 3-4 semaines après stabilisation : commencez par 2×10 min/j, puis augmentez progressivement selon tolérance).
- Natation (privilégiez le dos crawlé, évitez le papillon et plongeons – 15 à 30 min sans fatigue pelvienne).
- Yoga doux/pilates adapté (évitez les positions assises prolongées ou compressives sur le périnée).
Les squats lourds ou vélo intensif : à bannir en phase de reprise, sous peine de retour direct à la case "douleurs" !

Retrouver une sexualité épanouie : conseils concrets pour le couple
- Parlez franchement avec votre partenaire : osez aborder craintes, limites et envies (ne rien supposer, tout dire – même si c’est gênant !).
- Utilisez un lubrifiant neutre et hypoallergénique : réduisez friction et tensions locales.
- Expérimentez de nouvelles positions qui évitent pression directe sur le bassin : exploration rime ici avec progrès.
- N’hésitez pas à consulter un(e) sexologue formé(e) aux douleurs pelviennes neurologiques (oui, il y en a… mais il faut parfois chercher !)
Travailler assis-debout & connaître ses droits patients (MDPH)
L’adaptation du poste n’est pas un luxe mais une nécessité. Demandez systématiquement :
- Un bureau réglable assis-debout + siège ergonomique avec découpe périnéale.
- Des pauses régulières et déplacements inclus dans votre planning officiel.
- Le dépôt d’un dossier MDPH* (Maison Départementale des Personnes Handicapées) ouvre droit à une RQTH (= reconnaissance qualité travailleur handicapé), financements pour matériel adapté et protections contre licenciement abusif. Cela ne stigmatise pas — cela PROTÈGE !
*Attention : les délais sont parfois kafkaïens. Persévérez, relancez souvent.
S’entourer : groupes & coaching anti-solitude
Se battre seul = risque de craquer plus vite que son nerf ne récupère. Voici les relais essentiels :
- Association-AINP : informations fiables, forums dédiés France/Suisse/Belgique.
- Groupes Facebook francophones : "Pudendal Neuralgia Patient Support Group", "Pudendal Neuralgia Hope", "Pelvic Floor Dysfunction Support Group" — échanges d’astuces/vécus/soutien moral en temps réel.
- Coaching psychologique ou peer-support : certains membres proposent des sessions en visio pour ne plus avancer seul(e).
Résumé clé : S’entourer d’humains qui comprennent vraiment fait gagner des mois sur la récupération émotionnelle ET fonctionnelle.
Ressources indispensables : professionnels, outils, liens utiles
Il est temps de faire le tri parmi les "bons tuyaux" et d'aller à l'essentiel : spécialistes testés, accessoires validés sur fesses sensibles et supports pour ne pas finir ermite. Voici ma short-list acérée.
Annuaire de spécialistes
Neurochirurgiens européens réputés pudendal :
- Dr. Marc Possover (Zurich, CH) – pionnier voie laparoscopique, publications internationales.
- Dr. Stéphane Labat (Nantes, FR) – référence clinique, co-fondateur du centre du nerf pudendal.
- Prof. Thomas Kremer (Munich, DE) – expertise décompression et suivi pluridisciplinaire.
Kinés formés Mézière/pelvi-périnéale :
- Caroline Schmid (Genève) – séances personnalisées post-opératoires.
- Guillaume Fumey (Lyon) – approche posturale globale + suivi long terme.
- Florence Egger (Lausanne) – spécialisée douleurs chroniques bassin / périnée.
Astuce : Retrouvez des listes mises à jour sur pudendalhope.info
Accessoires ergonomiques testés

| Produit | Prix (€) | Atouts | Bémols |
|---|---|---|---|
| Twin Cheeks Cushion | 65 | Découpe centrale large, mousse mémoire | Encombrant en transport |
| Aylio Coccyx Orthopedic | 45 | Bonne stabilité, polyvalent voiture/bureau | S'affaisse après 9-12 mois |
| Ergotech Pudendal U | 110 | Sur-mesure option gel froid, housse lavable | Prix élevé |
| Short Cryo Pelvis Relief | 120 | Cryothérapie ciblée périnée/coccyx | Refroidissement limité (30min) |
Retours terrain : le Twin Cheeks fait l’unanimité sur la durée (>1 an), attention aux modèles trop mous qui écrasent le nerf plus qu’ils ne le soulagent…
Forums, livres & podcasts - pour s’entourer et s’inspirer
- Livres recommandés FR :
- "Douleurs pelviennes chroniques et névralgie pudendale" (Dr Roger Robert).
- "Vaincre la douleur pelvienne chronique" (Dr S. Labat/Dr N. Riant).
- Podcast anglais inspirant :
- Major Pain Podcast – Marie’s Journey with Pudendal Neuralgia : témoignage sans tabou, stratégie concrète de rétablissement.
- Forum francophone actif :
- "Pudendal Neuralgia France" sur Facebook + Pelvic Pain Support Network Forums.
Conclusion – Oui, la guérison est possible : faites équipe avec votre nerf !
Casser le mythe du « jamais guérissable », c’est offrir une boussole nouvelle à tous ceux enfermés dans la spirale de la douleur pelvienne. Non, la névralgie pudendale n’est pas une fatalité : études, témoignages et suivis l’attestent. Non, les médecines naturelles ne font pas tout : c’est l’alliance entre rigueur médicale, pratique personnelle et accompagnement humain qui fait la différence. Et surtout, non, la chirurgie n’est pas une sentence d’échec systématique — les chiffres sont là pour botter en touche les croyances résignées.
Faites équipe avec vous-même, osez le collectif et osez déranger les idées reçues : votre nerf n’est pas votre ennemi, c’est votre coach ! Bougez, ajustez, partagez vos victoires… et rappelez-vous que l’immobilisme est le seul vrai adversaire.